L’obésité
les 4 vérités
Calculer son IMC, comprendre la maladie, démêler le vrai du faux
On peut évaluer l’obésité grâce au calcul de l’Indice Masse Corporelle. Pour calculer son IMC, cliquez sur le bouton IMC adulte (choisir le bouton IMC enfant pour les moins de 18 ans)
Comment mesurer son tour de taille ?
La Haute Autorité de Santé a fixé des recommandations pour mesurer le tour de taille :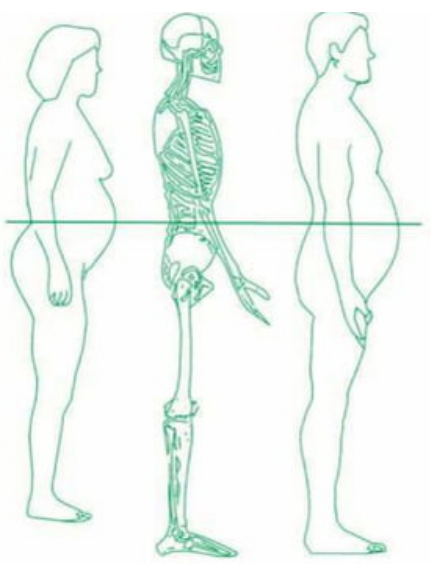
- Prendre un mètre ruban.
- Ne pas prendre la mesure sur des vêtements épais ou amples.
- Se tenir debout, les pieds joints, les bras relâchés le long du corps.
- Mesurer le tour de taille en fin d’expiration (sans retenir la respiration évidemment).
- Faire passer le mètre ruban à mi-distance entre la dernière côte palpable et la crête iliaque (l’os au niveau de la hanche).
- Le mètre ruban doit être parallèle au sol.
- Noter la valeur (en cm).
Etes-vous concernés par l’obésité abdominale ?
En France, les autorités de santé définissent l’obésité abdominale par un tour de taille supérieur ou égale à 88 cm pour les femmes et à 102 cm pour les hommes. L’important c’est aussi de suivre l’évolution de la mesure du tour de taille.Indiquez votre poids (kg) et taille (en cm) pour calculer votre indice de masse corporelle
| Classification | IMC (kg-m2) | ||
|---|---|---|---|
| Dénutrition | 16,5 | ||
| Maigreur | 16,5 – 18,4 | ||
| Normal | 18,5 – 24,9 | ||
| Surpoids | 25 – 29,9 | ||
| Obésité | Classe 1 | 30 – 34,9 | Modérée |
| Classe 2 | 35 – 39,9 | Sévère | |
| Classe 3 | > 40 | Massive | |
Choisissez le sexe et l’âge de l’enfant, puis indiquez son poids (kg) et sa taille (en cm) pour calculer son indice de masse corporelle

Pour suivre l’évolution du poids de votre enfant, télécharger la courbe de corpulence vierge
La courbe de corpulence chez l’enfant
Il est important de tenir à jour le carnet de santé de l’enfant, par le pédiatre, le médecin traitant et la famille. Il est également nécessaire de peser l’enfant régulièrement et de noter les poids sur les courbes de croissance. Il s’agit de « retracer l’historique de la corpulence », cela peut orienter la recherche d’évènements contemporains de la prise de poids (accident, maladie, décès…)
L’évolution du poids chez l’enfant
Physiologiquement, la corpulence de l’enfant varie au cours de la croissance. En moyenne, elle augmente jusqu’à ses 1 an, puis diminue jusqu’à ses 6 ans pour croitre de nouveau jusqu’à la fin de sa croissance. La remontée de la courbe est appelée « rebond d’adiposité ».
L’âge de survenue du rebond d’adiposité est corrélé à l’adiposité à l’âge adulte : plus le rebond est précoce, plus le risque de souffrir d’obésité est élevé. En France 3,5% d’enfants âgés de 3 à 17 ans sont en situation d’obésité et 14.3% en surpoids (source xxxx chiffre 2006).
L’IMC n’est pas suffisant pour déceler d’éventuels problèmes de santé liés à une obésité. Il est également conseillé de prendre en considération le tour de taille. Au-delà du poids, il est important de tenir compte de la forme du corps. Il convient aussi d’évaluer une éventuelle surcharge graisseuse abdominale.
 De certains cancers :
De certains cancers : De complications métaboliques :
De complications métaboliques : De complications cardiovasculaires :
De complications cardiovasculaires : De complications pulmonaires :
De complications pulmonaires : De complications musculosquelettiques :
De complications musculosquelettiques : De complications digestives :
De complications digestives : De complications cutanées :
De complications cutanées : De conséquences psychologiques :
De conséquences psychologiques : De conséquences sociales :
De conséquences sociales :